การประเมินคู่สมรสที่มีบุตรยาก
ภาวะการมีบุตรยาก
ความสามารถในการมีบุตรขึ้นอยู่กับหลายปัจจัยในการใช้ชีวิตร่วมกันของคู่สมรส เมื่อตรวจสอบหาสาเหตุแล้วพบว่าภาวะการมีบุตรยากของคู่สมรสนั้นมีสาเหตุเกิดจากฝ่ายชายร้อยละ 25 จากฝ่ายหญิงร้อยละ 40 จากทั้งชายและหญิงร่วมกันร้อยละ 20 และที่เหลือร้อยละ 15 “ไม่ทราบสาเหตุ” (ไม่สามารถตรวจหาสาเหตุได้จากทั้งฝ่ายหญิงและฝ่ายชาย)
ดังนั้นในการประเมินภาวะมีบุตรยากจึงจำเป็นต้องประเมินจากทั้งสองฝ่ายแม้แต่ในกรณีที่ทราบสาเหตุแล้วจากฝ่ายใดฝ่ายหนึ่ง เพราะอาจมีความผิดปกติได้ทั้งสองฝ่าย ความร่วมมืออย่างใกล้ชิดของทั้งสองฝ่ายเป็นสิ่งจำเป็นอย่างยิ่งในการรักษาภาวะการมีบุตรยา
ประเมินภาวะการมีบุตรยากในผู้ชาย
ประวัติและการตรวจร่างกาย
การถามประวัติและตรวจร่างกายอาจจะบอกความผิดปกติที่เป็นสาเหตุได้ ข้อมูลในอดีตต่างๆเช่นประวัติการติดเชื้อ(โรคทางเพศสัมพันธ์) เนื้องอกในอัณฑะ การผ่าตัด กิจกรรมทางเพศ การใช้ยา การใช้และสัมผัสสารบางชนิด (บุหรี่ แอลกอฮอล์ รังสี สารสเตอรอยด์ เคมีบำบัด และสารเคมีที่เป็นพิษ) เหล่านี้จะเป็นประโยชน์ในการวินิจฉัย การดูองค์ประกอบอื่นเช่นขนาดของลูกอัณฑะตลอดจนความผิดปกติทางร่างกายบางอย่าง (เช่นเส้นเลือดขอดที่อัณฑะ) และการพัฒนาของลักษณะทางเพศ (ลักษณะการกระจายของขน ลักษณะหน้าอก) ล้วนแต่เป็นส่วนสำคัญที่แพทย์จะต้องตรวจ
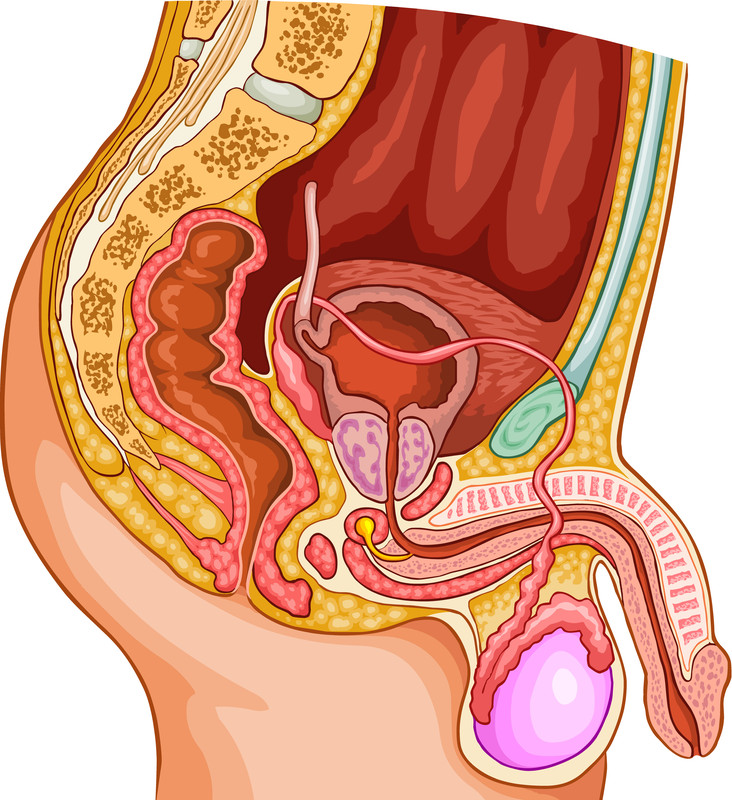
หัวใจสำคัญในการประเมินภาวะมีบุตรยากในฝ่ายชายคือการตรวจวิเคราะห์น้ำอสุจิ (การนับจำนวนอสุจิด้วยกล้องจุลทัศน์) การตรวจจะทำให้ทราบข้อมูลของน้ำอสุจิทั้งปริมาณโดยรวมของน้ำเชื้อ จำนวนตัวอสุจิรูปร่างและการเคลื่อนที่ของตัวอสุจิ
ฝ่ายชายควรหลีกเลี่ยงการมีเพศสัมพันธ์หรือการสำเร็จความใคร่ด้วยตนเองก่อนการเก็บตัวอย่างน้ำเชื้ออสุจิ 2-7 วัน ถ้าเป็นไปได้การเก็บตัวอย่างน้ำเชื้ออสุจิควรจะทำและจัดเก็บที่คลินิกหรือห้องแล็บ แต่ถ้าไม่สามารถมาที่คลินิคได้ ก็อาจจะให้เก็บตัวอย่างที่บ้านโดยต้องเก็บในภาชนะที่ผ่านการฆ่าเชื้อและต้องส่งไปเก็บยังห้องปฎิบัติการภายใน 1 ชั่วโมงหลังจากเก็บตัวอย่าง การเก็บตัวอย่างต้องทำโดยการสำเร็จความใคร่ด้วยตนเองเท่านั้น จึงจะได้ผลการตรวจที่ถูกต้องแม่นยำ
หากผลการวิเคราะห์น้ำอสุจิพบความผิดปกติ แพทย์มักมีการขอตัวอย่างน้ำอสุจิเพิ่มเพื่อตรวจซ้ำ ควรทิ้งระยะเวลา 1-2 สัปดาห์ก่อนการเก็บตัวอย่างน้ำอสุจิครั้งต่อไป
แพทย์จะขอตรวจเลือดถ้าคาดว่าปัญหาอาจเกิดมาจากฮอร์โมน
การทดสอบทางพันธุกรรม
สาเหตุของการมีบุตรยากนั้นอาจจะเกิดจากพันธุกรรมหรือความผิดปกติของโครโมโซม ในรายที่แพทย์สงสัยก็จะทำตรวจสอบเลือดอย่างเฉพาะเจาะจง บางกรณีปัญหาการมีบุตรยากอาจเกิดจากการขาดหายไปหรือความผิดปกติของโครโมโซมเพศชาย (โครโมโซม Y) ผู้ชายบางคนอาจสืบทอดยีนที่เกี่ยวข้องกับโรคซิสติก ไฟโบรซิส (Cystic fibrosis) ซึ่งทำให้เกิดภาวะการมีบุตรยากเนื่องจากจำนวนตัวอสุจิน้อยตํ่ากว่าเกณฑ์ กรณีนี้แพทย์ต้องหารือกับคู่สมรสถึงความเป็นไปได้และผลที่จะตามมาจากพันธุกรรมที่อาจส่งต่อไปถึงบุตรได้
การทดสอบอื่น ๆ
ถ้าแพทย์สงสัยว่ามีการอุดตันในส่วนของท่อส่งอสุจิ (ท่อ vas deferens และ epididymis) ก็จะมีการตรวจอัลตร้าซาวน์ผ่านช่องทวารหนัก การอุดตันนี้อาจจะเป็นมาโดยกำเนิดหรือเกิดขึ้นจากการอักเสบติดเชื้อขึ้นในภายหลัง
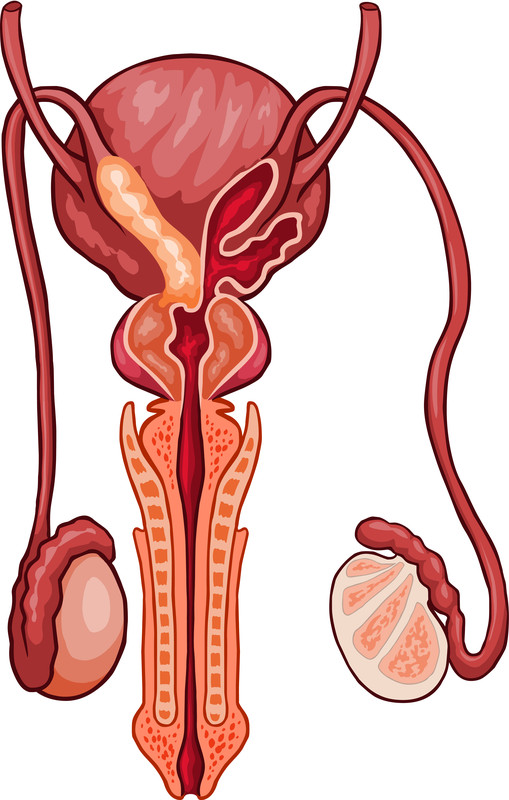
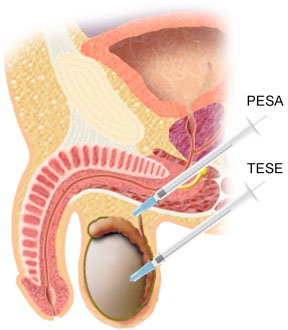
ในกรณีของผู้ชายที่มีอสุจิตํ่ากว่าเกณฑ์หรือไม่มีเลยแพทย์อาจจะแนะนำให้ทำการตรวจชิ้นเนื้ออัณฑะ (เก็บตัวอย่างเนื้อเยื้อเล็กๆ) เพื่อวิเคราะน้ำอสุจิ ซึ่งทำโดยการผ่าตัดเปิดอัณฑะเป็นแผลขนาดเล็กๆและ อีกวิธีที่ใช้คือการใช้เข็มเจาะ(ใช้เข็มขนาดเล็กสอดเข้าไปในอัณฑะและดูดเก็บเนื้อเยื้อปริมาณเล็กน้อยออกมาเพื่อเป็นตัวอย่างในการตรวจ) การเก็บตรวจเนื้อเยื่อจะทำในห้องผ่าตัดโดยใช้ยาดมสลบ เนื้อเยื้อที่ได้จะทำให้วิเคราะห์ได้ว่ามีตัวอสุจิหรือไม่ และอาจเซลล์อสุจิไปแช่แข็งเพื่อใช้ในการรักษาแบบปฏิสนธินอกร่างกาย (IVF) ต่อไปได้
การประเมินภาวะมีบุตรยากในผู้หญิง
ประวัติทางการแพทย์
ประวัติทางสุขภาพที่ผ่านมา อาจช่วยในการหาสาเหตุของภาวะมีบุตรยาก โดยแพทย์จะถามเกี่ยวกับการเปลี่ยนแปลงของลักษณะทางเพศในช่วงวัยรุ่น (เช่นลักษณะเต้านม หรือขนในบริเวณต่างๆของร่างกาย) ประวัติทางเพศ การเจ็บป่วยการติดโรคทางเพศสัมพันธ์ การผ่าตัด การใช้ยา การสัมผัสสารบางชนิด (รังสี แอลกอฮอล์ สารสเตอรอยด์ เคมีบำบัด และสารเคมีที่เป็นพิษ) รวมทั้งประวัติเกี่ยวกับการมีบุตรที่ผ่านมา
การตรวจร่างกาย
การตรวจร่างกายโดยทั่วไปอาจบอกได้ถึงความไม่สมดุลของฮอร์โมนในร่างกาย (เช่นความผิดปกติของการขึ้นของขน หรือความผิดปกติของการพัฒนาของลักษณะทางเพศ) ส่วนการตรวจภายในจะทำให้ทราบถึงความผิดปกติของอวัยวะระบบสืบพันธุ์ภายในได้
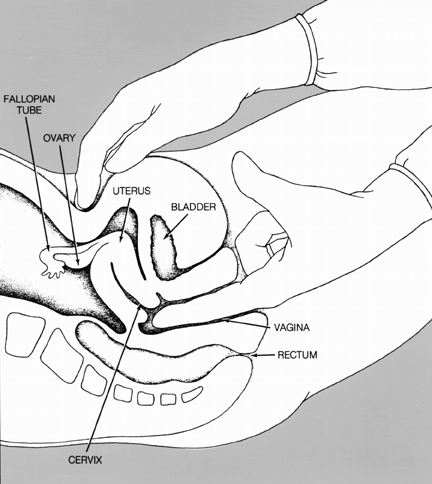
ในผู้หญิง การตรวจเลือดจะให้ข้อมูลเกี่ยวกับระดับฮอร์โมนหลายตัวที่มีบทบาทสำคัญในการสืบพันธุ์ ฮอร์โมนที่สำคัญหลายตัวผลิตจากต่อมไฮโปทาลามัส (Hypothalamus) ต่อมใต้สมองและรังไข่ ฮอร์โมนที่จะต้องตรวจนี้มี ฮอร์โมน FSH (Follicle-stimulating hormone) ซึ่งเป็นฮอร์โมนที่บอกสภาพการทำงานของรังไข่ ฮอร์โมนTSH เพื่อดูการทำงานของต่อมไทรอยด์ และฮอร์โมนโปรแลกติน (Prolactin) เพื่อให้แน่ใจว่าไม่มีเนื้องอกที่ต่อมใต้สมอง
วิธีการประเมินการตกไข่
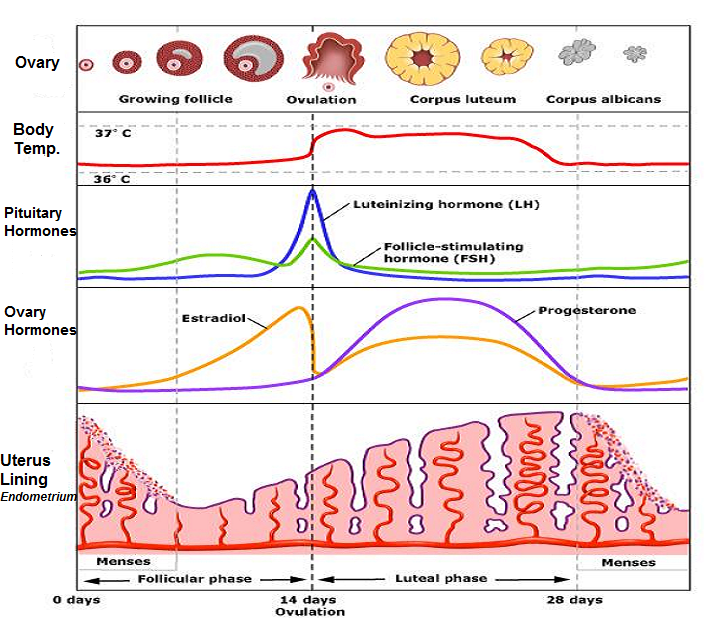
การตกไข่ (การปล่อยเซลล์ไข่ออกจากรังไข่) เป็นขั้นตอนสำคัญในการตั้งครรภ์ของฝ่ายหญิง ภาวะการตกไข่ที่ผิดปกติอาจจะตรวจพบได้จากประวัติประจำเดือนหรือระดับฮอร์โมนที่ผิดปกติ เช่น การตรวจระดับฮอร์โมน LH ก่อนตกไข่ หรือฮอร์โมนโปรเจสเตอร์โรน ในช่วงครึ่งหลังของรอบประจำเดือน (luteal phase) (รูปที่ 2)
ประวัติการมีประจำเดือน
การขาดประจำเดือนเป็นสัญญาณที่บอกว่าไม่มีการตกไข่ ซึ่งเป็นเหตุให้ไม่สามารถตั้งครรภ์ได้ การที่ประจำเดือนมาไม่สม่ำเสมอเป็นสัญญาณบอกถึงความไม่สมํ่าเสมอของการตกไข่ ในกรณีนี้แม้จะไม่ได้ทำให้การตั้งครรภ์เป็นไปไม่ได้แต่ก็เป็นอุปสรรคต่อการตั้งครรภ์ให้เกิดการตั้งครรภ์ยากได้
อุณหภูมิของร่างกาย
การวัดอุณหภูมิร่างกายในภาวะปกติ (วัดก่อนลุกออกจากเตียงในตอนเช้า) เคยเป็นวิธีการที่แนะนำให้ทำ เพื่อตรวจสอบว่ามีการตกไข่หรือไม่่ โดยทั่วไปผู้หญิงมักมีอุณหภูมิร่างกายเพิ่มขึ้น 0.5 º F ถึง 1.0 º F หลังมีการตกไข่อย่างไรก็ตาม การวัดอุณหภูมิร่างกายไม่สามารถใช้แปลผลได้ชัดเจนจึงมักไม่แนะนำให้ใช้ในการประเมินภาวะการมีบุตรยาก
ระดับฮอร์โมน
ระดับของลูทิไนซิงฮอร์โมน หรือ Luteinizing hormone (LH) จะเพิ่มขึ้นอย่างรวดเร็วก่อนเกิดการตกไข่ประมาณ38 ชั่วโมง โดยผู้ป่วยสามารถตรวจเองได้ที่บ้านด้วยชุดตรวจปัสสาวะที่มีขายตามท้องตลาด อย่างไรก็ตามชุดตรวจดังกล่าวนี้มีอัตราตรวจผิดพลาดได้ประมาณร้อยละ 15 แพทย์จึงมักแนะนำให้ใช้วิธีการตรวจเลือดเพื่อยืนยันการตกไข่
การตรวจระดับฮอร์โมนโปรเจสเตอร์โรน (Progesterone) นั้นเป็นการตรวจการตกไข่ที่แม่นยำกว่า โดยปกติระดับของฮอร์โมนโปรเจสเตอร์โรนจะเพิ่มขึ้นหลังจากการตกไข่
ความผิดปกติของมดลูกที่เป็นเหตุให้มีบุตรยากนั้นมีหลายอย่างเช่น ความผิดปกติทางโครงสร้างของมดลูก เช่น Uterine septum (การมีแถบเนื้อเยื้อผิดปกติในโพรงมดลูก ที่ทำให้โพรงมดลูกมีขนาดเล็ก) หรือการมดลูกที่มีรูปร่างผิดปกติ เนื้องอกของมดลูก ติ่งเนื้อในโพรงมดลูก และความผิดปกติที่เกิดจากกระบวนการทางนรีเวช (เช่นรอยแผลเป็นที่เกิดจากทำแท้งหรือขูดมดลูกเป็นต้น)
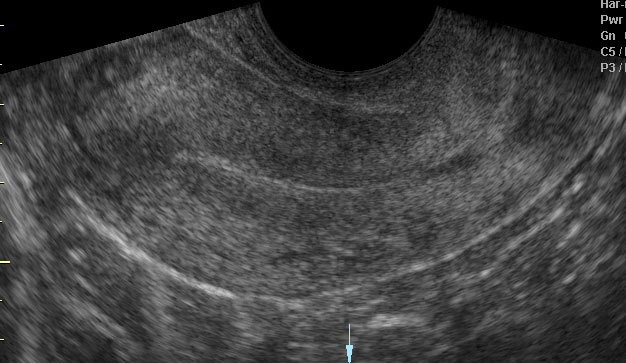
อุลตราซาวด์บริเวณอุ้งเชิงกราน
การอุลตราซาวด์ผ่านทางช่องคลอด ทำโดยใช้หัวตรวจขนาดเล็กสอดเข้าไปในช่องคลอด โดยวิธีนี้จะให้ภาพของมดลูกและรังไข่ได้ชัดเจนกว่าการอุลตราซาวด์ผ่านหน้าท้อง โดยสามารถวัดขนาดหรือรูปร่างของมดลูกและรังไข่ได้ และดูความผิดปกติได้ เช่นเนื้องอก หรือถุงน้ำในรังไข่ ในกรณีที่พบความผิดปกติอาจต้องมีการขอตรวจเพิ่มเติม
วิธีนี้ใช้เพื่อหาความผิดปกติของโครงสร้างของโพรงมดลูกและท่อนำไข่ โดยสอดสายยางขนาดเล็กผ่านปากมดลูกเข้าไปยังโพรงมดลูกและฉีดน้ำที่สามารถมองเห็นจากเอ็กซเรย์ได้ เข้าไปในโพรงมดลูกและท่อนำไข่ จากนั้นทำการเอ็กซเรย์จะเห็นโครงสร้างของโพรงมดลูกและท่อนำไข่ มดลูกที่มีรูปร่างผิดปกติ หรือมีการตันของท่อนำไข่สามารถตรวจพบได้จากวิธีนี้
การทดสอบ HSG สามารถทำได้โดยไม่ต้องวางยาสลบ ส่วนใหญ่จะมีอาการปวดท้องน้อยระดับปานกลางถึงมากขณะที่ฉีดน้ำเข้าไปในโพรงมดลูกและอาการจะดีขึ้นเมื่อเวลาผ่านไป 5-10 นาที การตรวจนี้จะทำในช่วง 5-7 วันหลังประจำเดือน (ก่อนจะมีการตกไข่)
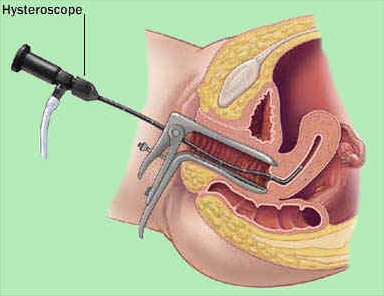
ทำโดยสอดท่อขนาดเล็กที่มีแหล่งกำเนิดแสง ผ่านปากมดลูกไปยังโพรงมดลูก แล้วจะมีการฉีดอากาศหรือของเหลวเข้าไปขยายโพรงมดลูก เพื่อให้ผู้ตรวจสามารถเยื่อบุโพรงมดลูกและบริเวณที่ท่อนำไข่มาต่อกับมดลูกได้อย่างชัดเจน
วิธีการนี้มักใช้ในรายที่คิดว่ามีความผิดปกติของมดลูกหลังจากวิเคราะห์ประวัติ หลังการฉีดสี (HSG) หรือจากการอุลตราซาวด์แล้ว การตรวจส่องกล้องโพรงมดลูกเพื่อวินิจฉัยสามารถทำได้โดยไม่ต้องวางยาสลบหรือยาชา แต่หากเกิดความจำเป็นต้องมีการผ่าตัดเพิ่มเติม(ผ่านทางการส่องกล้องโพรงมดลูก) จะต้องดำเนินการผ่าตัดในห้องผ่าตัด โดยการวางยาสลบหรือฉีดยาชาที่ไขสันหลัง
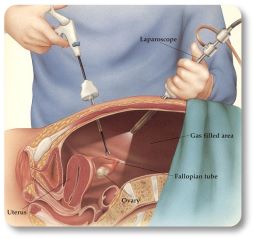
การผ่าตัดผ่านกล้องทางหน้าท้อง (Laparoscopy)
เป็นวิธีการใช้ท่อขนาดเล็กที่มีแหล่งกำเนิดแสงเช่นกันแต่สอดผ่านแผลขนาดเล็กที่บริเวณหน้าท้อง เพื่อดูอวัยวะในช่องท้องและอุ้งเชิงกรานโดยเฉพาะมดลูก รังไข่และท่อนำไข่ วิธีนี้จะทำที่ห้องผ่าตัดและวางยาสลบการผ่าตัดผ่านกล้องทางหน้าท้องนี้สามารถตรวจพบความผิดปกติและการอุดตันของท่อนำไข่ เยื้อบุโพรงมดลูกเจริญผิดที่ (endometriosis) และความผิดปกติของอวัยวะในอุ้งเชิงกราน นอกจากนี้การผ่าตัดผ่านกล้องยังเป็นวิธีที่ดีที่สุดในการตรวจหาโรคเยื่อบุโพรงมดลูกเจริญผิดที่ (endometriosis) หรือพังผืดในอุ้งเชิงกราน อย่างไรก็ตามการผ่าตัดผ่านกล้องนี้ไม่ใช่การตรวจทั่วไปของภาวะมีบุตรยาก จะทำเฉพาะกรณีที่จำเป็นเท่านั้น
การตรวจโครโมโซมจะแนะนำให้ตรวจ เมื่อสงสัยว่าความผิดปกติของโครโมโซมเป็นเหตุมีบุตรยาก การตรวจจะใช้เลือดปริมาณเล็กน้อย เพื่อส่งห้องปฏิบัติการในการวิเคราะห์ หากพบความผิดปกติ แพทย์จำเป็นต้องหารือถึงความเป็นไปได้และผลที่จะตามมาของกรรมพันธุ์ที่จะส่งต่อไปยังรุ่นลูก
การดูแลสภาวะจิตใจระหว่างการประเมินภาวะมีบุตรยาก
ปัญหาวิตกกังวล ซึมเศร้าและอาการอื่นๆนั้นเป็นได้ทั้งฝ่ายชายและฝ่ายหญิง อาการเหล่านี้จะทำให้การรักษาภาวะการมีบุตรยากประสบความสำเร็จยากขึ้นไปอีก ในขณะเดียวกันการบรรเทาผ่อนคลายความเครียดจะช่วยเพิ่มอัตราการตั้งครรภ์ให้สูงขึ้นได้
ในปัจจุบันยังไม่มีวิธีที่ดีที่สุดในการรักษาอาการทางจิตใจที่สัมพันธ์กับภาวะมีบุตรยาก อย่างไรก็ตาม แพทย์ผู้เชี่ยวชาญแนะนำเทคนิคการผ่อนคลาย การจัดการกับความเครียด การฝึกให้รับสถานการณ์และรักษาโดยวิธีกลุ่มบำบัด อาจต้องปรึกษาจิตแพทย์หากผู้ป่วยมีความวิตกกังวลหรือภาวะซึมเศร้าอย่างมาก



